3大甲狀腺癌成因+4個自我檢測法 強烈輻射導致體內基因突變|附電器幅射量表
撰文:李如虹|編輯:YCL|圖片:新傳媒資料庫
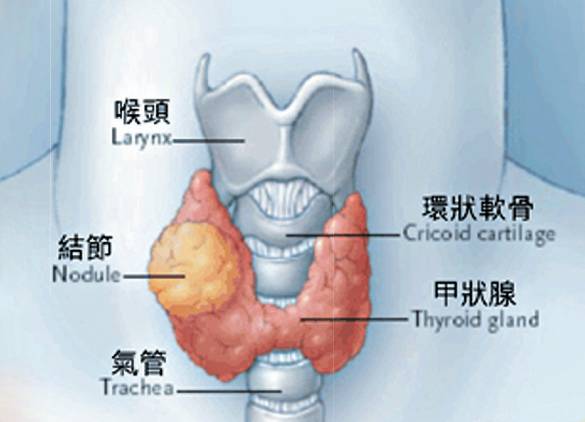
甲狀腺癌女性病患者較多
本港近年甲狀腺癌新症有輕微上升的趨勢,每年錄得500多宗新症。甲狀腺癌在女性常見癌症中排行第二位,僅次於乳癌。年齡介乎24至25歲的年輕女性的發病率最高。臨床腫瘤科醫生稱,女性與男性病患者的比例爲4:1,未知女性病患者較多,是否與女性賀爾蒙容易引起病變有關。可致甲狀腺癌有三大主因,包括輻射、食物中的碘含量,以及約3% 至5% 爲遺傳因素。
照X光過量 易患甲狀腺癌
周醫生表示,甲狀腺對輻射接收的敏感度高,會破壞體内的免疫系統。輻射分不同類型,主要爲離子化及非離子化輻射。前者主要來自醫學上的X光、陽光中的紫外線,甚至坐飛機都會接收到較高劑量的高空輻射,可破壞人體内的基因,如果細胞修復力不足便會演變成癌症。「小朋友的細胞修復力比大人弱,年紀愈細風險愈高,所以建議仍在發育期以下的兒童,應盡量避免照X光,無必要就不要做。」
美國及日本人每年所做的X 光等醫學檢查比港人次數多,無論做X光、電腦斷層掃描(CT Scan)普查,或做鼻咽癌、喉癌等放射治療,都屬於輻射檢查。
甲狀腺是人體内最大的内分泌腺體,當接觸過量輻射及攝取不適量碘時,會增加患甲狀腺癌的機會。消委會曾踢爆巿面上的身體檢查套餐,經常包括多項無助髮現隱疾的電腦掃描檢查,大大增加致癌風險。有醫生亦指,醫學輻射能導致基因突變,兒童及免疫系統較弱的病人,盡可能減少輻射性檢查。
一些乳腺鏡檢查於30歲或之前做會太早,可待40至50歲後才做;醫治眼凸等良性疾病的放射治療,風險則接近零。在做輻射性檢查或治療前,可諮詢醫生意見。
長期接觸高劑量的輻射,對身體的影響甚大。如接觸100毫希(millisievert,mSv)以上的偏高劑量輻射,會有致癌風險,除甲狀腺癌外,尚有機會導致肺癌、乳癌和血癌等。當身體暴露在150毫希輻射下,不久就會覺得惡心和想嘔吐,有頭暈、發軟、低血壓等症狀,嚴重者十分鍾就會發病;當輻射到達5,000毫希便會出現肚瀉和出血;10,000毫希更會令人失去意識。
至於一年可以照多少次X光?醫生指暫時並沒有一定的規範,但可以作爲參考的是,在進行胸部電腦掃描時,大約照300張X光片才到達致癌的門檻劑量,至於腹部與盆腔的電腦掃描約有15毫希,以每人每年平均輻射接收量宜少於50毫希計算,可做最多三次這類電腦掃描。
然而美國輻射協會指,在做體檢時,因醫學輻射而引起癌症的機會率,其實比一個人發生交通意外的風險還低,故此無須太擔心。此外,日常容易接觸輻射的來源,尚有來自電器放出的電磁波的非離子化輻射,以及從房屋、泥土所的鈾散發的氡氣等。
患者或有兩成復發機會
成人免疫力強,不必太恐懼輻射的影響。電腦掃描可及早發現腫瘤,病人不應爲免受輻射影響而拒絕接受檢查,這樣會延誤診斷。平時可用手摸到甲狀腺部位是否有結節出現,而九成結節均爲良性,由良性變惡性可以是生長速度很慢的腫瘤。「孕婦在做産前檢查時,可檢測甲狀腺功能是否正常;做超聲波造影檢查,則可以發現是否有惡性結節,有否轉移到附近淋巴區域等。」
經過超聲波診斷和抽檢細胞確定後,如發現有惡性腫瘤,可透過全切除手術;配合進食一定劑量的同位素131碘治療,隔離三至四日就可出院。然而甲狀腺癌約有20%復發機會,尤其有特惡異種和淋巴腺擴散等。首次手術未能完全鏟除癌細胞的話,癌細胞便會潛伏在附近組織,經過一段時間會再次腫大。雖然醫學科技日漸昌明,甲狀腺癌的成功治療率很高,死亡率已有下降趨勢,但有懷疑時,依然絕不可掉以輕心。
簡單自我檢測患甲狀腺癌風險
1. 吞口水測試
甲狀腺與氣管的位置很接近,若吞口水時,發現不尋常突起的異物,随著氣管上下移動時,宜找醫生作詳細檢查。
2. 了解家族病史
先天性甲狀腫有較高甲狀腺癌的發生,留意家人是否有患甲狀腺癌的病史,提早預防勝於治療。
3. 童年生長環境
小童時期可能常照X 光,或在核爆區長大的話,較易有基因突變,長大後或增加患癌風險。
4.身體不適
由於腫瘤有可能會壓迫喉嚨神經、食道或氣管,患者亦會出現聲音沙啞、體重減輕、呼吸困難等徵狀,須盡早找醫生檢查。
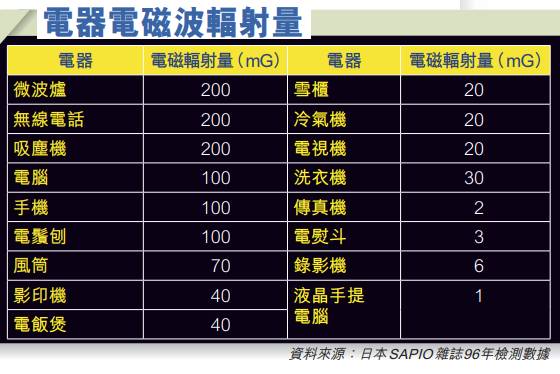
電池波安全距離
電磁波存在於環境四周,強烈輻射或會引致身體內基因突變。世界衞生組織建議生活中周圍電磁波總和,不宜超過833毫高斯(mG)。 瑞典則規範單一產品距離人體50cm處,電磁波低於2毫高斯(mG)無大礙。平日包圍身邊的電磁波,總和須低於20毫高斯,對健康較為安全。